Ako ovplyvňujú antibiotiká našu mikrobiotu?
Objav antibiotík vo svojej dobe spôsobil skutočnú revolúciu v medicíne. Umožnil účinne bojovať s infekciami, zachrániť milióny životov a tak stal sa jedným z faktorov, ktoré spolu s očkovaním ovplyvnili predlžovanie priemernej dĺžky života v 20. storočí po celom svete. Žiaľ, antibiotiká hubia nielen patogénne, ale aj tie prospešné baktérie, ktoré žijú v našom tele, tým narúšajú normálny stav mikroflóry čriev, kože, pľúc a močopohlavného systému.Najcitlivejšie na vplyv antibiotík sú črevné baktérie kmeňov Bacteroidoty, Firmikuty a Aktinobaktérie. Tieto mikroorganizmy hrajú dôležitú úlohu v procese trávenia vlákniny a polyfenolov, syntéze vitamínov, regulácii imunitného systému, udržiavaní celistvosti črevnej bariéry a ochrane pred črevnými patogénmi.1
Hnačka vyvolaná užívaním antibiotík
Najčastejším negatívnym sprievodným javom užívania antibiotík je hnačka vyvolaná antibiotikami (angl. antibiotic-associated diarrhea – AAD). Prejavy takejto hnačky bývajú rôzne, počnúc miernou a prechodnou bolesťou brucha, až po ťažkú formu hnačky, či kolitídy (zápalu hrubého čreva. Hnačka predstavuje až 30% zo všetkých nežiadúcich vedľajších účinkov antibiotickej liečby.2 Diagnóza hnačky vyvolanej antibiotikami sa zvyčajne stanoví pri riedkej stolici 3x denne v čase užívania antibiotík, prípadne do 8 týždňov po ukončení antibiotickej liečby.
U akých pacientov a po použití akých antibiotík sa aad hnačka najčastejšie vyskytuje?
Podľa rôznych autorov sa AAD hnačka vyvinie u 5-39 % jedincov užívajúcich antibiotiká.3 Najčastejšie sa AAD hnačka vyvinie u detí do 6 rokov a u starších ľudí nad 65 rokov.4 Rizikovými faktormi pre rozvoj AAD hnačky sú okrem veku aj chronické tráviace ochorenia, iné závažné chronické ochorenia a poruchy imunity, dlhodobý pobyt v nemocnici, chirurgické a endoskopické zásahy a už skôr prekonaná AAD hnačka.
Hnačka sa prejaví približne u 5-10% pacientov, ktorí užívali ampicilín, u 10-25% tých, čo užívali kombináciu amoxicillínu a kyseliny klavulanovej, u 15-20% užívajúcich cefixím a u 2-5% po liečbe gentamicínom, azitromycínom, klaritromycínom, erytromycínom, tetracyklínom, fluorochinolónmi. V tomto prípade na spôsobe podania antibiotík (perorálne v tablete/kapsule alebo parenterálne, teda vpravením injekcie resp. infúzie do svalu, alebo žily) príliš nezáleží. Príznaky AAD hnačky sa u väčšiny pacientov zvyčajne objavia počas antibiotickej liečby a u 30 % pacientov 7-10 dní po jej vysadení.5
Prečo pri liečbe antibiotikami dochádza k hnačke a aké mikroorganizmy sa na nej podieľajú?
Mechanizmy rozvoja AAD sú rôzne. Môžu byť spôsobené alergickými, toxickými a inými farmakologickými účinkami antibiotík; narušením metabolizmu žlčových kyselín a uhľohydrátov v čreve; alebo nadmerným rastom oportúnne-patogénnych a patogénnych mikroorganizmov v dôsledku potlačenia prospešnej črevnej mikrobioty, kedy nastáva tzv. dysbióza.6
Vo väčšine prípadov zostáva infekčný agens (pôvodca infekcie) AAD hnačky neidentifikovaný. Štúdie preukázali súvislosť medzi AAD hnačkou a baktériami ako Clostridium difficile, Pseudomonas aeruginosa, Klebsiella oxytoca, Staphylococcus aureus a ďalšími, ako aj hubami rodu Candida.7 Najťažšie formy AAD, najmä pseudomembranózna kolitída, zapríčiňuje bakteriálny toxín Clostridium difficile.
Ako možno znížiť riziko rozvoja hnačky vyvolanej antibiotikami?
Predísť negatívnym vedľajším účinkom užívania antibiotík vrátane AAD hnačky dá rozumným prístupom k užívaniu antibiotík. To znamená, že antibiotiká by sa predpisovať podľa prísnych indikácií, keď sú nevyhnutné a v primeranej dávke, nie dlhšie, ako je potrebné a to všetko, ako aj ich účinnosť, znášanlivosť, prípadnú zmenu druhu antibiotík zváži lekár, pridržiavajte sa jeho rád, svojvoľné užívanie antibiotík môže spôsobiť závažné problémy. Jedným zo spôsobov prevencie hnačky vyvolanej antibiotikami je aj užívanie probiotík.
Ako probiotiká pomáhajú predchádzať hnačke vyvolanej užívaním antibiotík?
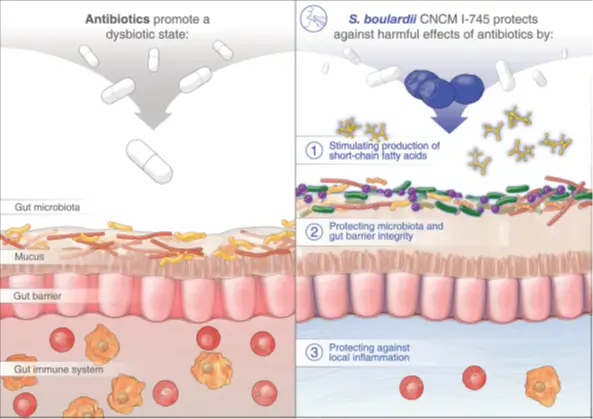
Probiotiká pomáhajú udržiavať rovnováhu črevnej mikroflóry, bránia rastu škodlivých baktérií a podporujú imunitný systém tráviaceho traktu (pozri Obrázok 1). Robia to znižovaním pH v čreve, tvorbou prospešných kyselín a látok podobných antibiotikám (bakteriocíny), ako aj súťažením s patogénnymi baktériami o priestor a živiny.8
Aké sú výsledky klinických skúšok s probiotikami na prevenciu hnačky vyvolanej antibiotikami?
Výsledky posledných klinických štúdií a metaanalýz, ukazujú, že probiotiká sú schopné významne znížiť riziko vzniku AAD u detí 9, dospelých 10, ako aj u starších ľudí 11.
Užívanie probiotík môže tiež znížiť riziko vzniku infekcie spôsobenej baktériou Clostridium difficile (najzávažnejšia a najnebezpečnejšia forma AAD) u detí a dospelých 12.
Probiotiká najviac skúmané v klinických štúdiách na prevenciu AAD sú Saccharomyces boulardii, Lactobacillus rhamnosus GG, Bifidobacterium lactis, Streptococcus thermophilus atď. Použitie probiotík zabránilo približne 1 zo 7 prípadov vzniku AAD 13 a pri užívaní rodu Sacharomyces alebo laktobacilov sa riziko vzniku AAD znížilo viac ako dvojnásobne v porovnaní s užívaním placebo.14
Odkazy na jednotlivé štúdie a metaanalýzy nájdete pod textom v zozname literatúry.
Čo hovoria odborníci o užívaní probiotík pri antibiotickej liečbe?
Odporúčania na užívanie probiotík na prevenciu AAD u dospelých a detí poskytujú odborníci zo Svetovej gastroenterologickej organizácie (WGO)15 , Medzinárodnej vedeckej asociácie pre probiotiká a prebiotiká (ISAPP)16, Európskej spoločnosti pre detskú gastroenterológiu, hepatológiu a výživu (ESPGHAN)17, Konsenzus expertov z Latinskej Ameriky18 a Aliancia probiotického vzdelávania (AEProbio)19.
Stručne povedané, odborníci po celom svete podporujú používanie špecifických probiotických kmeňov spolu s antibiotickou terapiou na prevenciu AAD (hnačky vyvolanej antibiotikami) a CDAD (hnačka vyvolaná baktériou Clostridium difficile). Podľa nich je dôležité výberať kmene s preukázanou účinnosťou, probiotiká začať užívať súbežne s antibiotikami ale zdôrazňujú, že u pacientov s oslabenou imunitou treba zvýšiť opatrnosť s ich užívaním.
Kto a ako by mal pri liečbe antibiotikami užívať probiotiká?
U pacientov s vysokým rizikom vzniku AAD je vhodné užívať probiotiká ako prevenciu. Najlepší účinok z užívania probiotík je pozorovaný, ak sa užívajú počas prvých 72 hodín od začiatku antibiotickej liečby. Najlepšie je začať užívať probiotikum v ten istý deň ako antibiotikum, ale nie v rovnakom čase. Interval medzi užitím antibiotika a probiotika by mal byť zvyčajne najmenej dve hodiny, ale pri kmeni Saccharomyces sa tohto pravidla pridržiavať netreba, keďže ide o kmeň odolný voči rôznym antibiotikám. Po ukončení liečby antibiotikami by ste mali pokračovať v užívaní probiotík ešte aspoň niekoľko týždňov. To pomôže udržať normálnu mikroflóru, trávenie a imunitný systém po liečbe antibiotikami.
Ak vám lekár predpísal antibiotiká, pravdepodobne vám odporučí aj užívanie probiotík. V prípade, že si nie ste istí, ako ich užívať nezabudnite sa ho na to opýtať prípadne vám s touto otázkou pomôže pracovník lekárne a vždy si pred užitím akýchkoľvek liekov, alebo výživových doplnkov dobre prečítajte pokyny.

